Миелома или болезнь Рустицкого-Калера – это злокачественная опухоль, состоящая из измененных плазматических клеток. Данная группа патологий относится к парапротеинемическим лейкозам.
Каковы основные причины формирования миеломы? Какую классификацию имеет болезнь Рустицкого-Калера? Есть ли внешние симптомы патологии? Можно ли вылечиться при диагнозе – миелома крови? Об этом и многом другом вы прочитаете в нашей статье.
Что такое плазмоциты?
Плазмоциты в современном медицинском понимании представляют собой базовые клетки, которые продуцируют антитела в организме человека. Они формируются из лимфоцитов в В-форме и участвуют в гуморальном иммунном ответе.
Внешне, описанные компоненты имеют округлую или овальную форму со средним диаметром от 15 до 20 микрометров. У них присутствуют ядро с гетерохроматином, окружённое цитоплазмой, которая в свою очередь заполнена цистернами грЭПР. Вышеописанные клетки находятся в красном костном мозге, лимфоузлах и селезенке.
Средний срок жизни плазмоцитов колеблется в достаточно широких пределах и зависит в первую очередь от локализации. Так компоненты, «обитающие» в костном мозге могут функционировать несколько десятков лет, тогда как в иных местах срок их жизни не превышает одного года. Миеломная болезнь в общем контексте представляет собой соответствующую опухоль из вышеописанных плазматических клеток.
Причины онкологического заболевания
На данный момент современная медицина до сих пор не выявила точные причины формирования миеломы. Доподлинно известно лишь о существовании ряда провоцирующих факторов, которые могут увеличить шансы развития патологии в организме человека. К базовым предрасполагающим особенностям обычно относят:
 Возраст пациента. Согласно глобальной мировой статистике миеломы чаще всего диагностируется у людей среднего и пожилого возраста. При этом существенные возрастные изменения линейно повышают риски развития проблемы;
Возраст пациента. Согласно глобальной мировой статистике миеломы чаще всего диагностируется у людей среднего и пожилого возраста. При этом существенные возрастные изменения линейно повышают риски развития проблемы;- Наследственная предрасположенность. Если у родственников ранее была диагностирована миеломная болезнь в любой форме, то у потомков вероятность развития болезни достаточно высока и колеблется в пределах от 20 до 30 процентов согласно последним статистическим данным;
- Пол пациента. Как показывает медицинская статистика, мужчины в среднем болеют миеломой в полтора раза чаще, нежели женщины;
- Влияние ряда веществ. Если человек имеет регулярный контакт с токсическими ядовитыми веществами, проживает в условиях неблагоприятной экологической среды – это является рисками потенциального развития у него основного заболевания.
Миелоциты в составе крови – что это значит?
Миелоциты представляют собой молодые клетки гранулоцитарного ростка, которые в норме находятся в костном мозге, но при этом не присутствуют в периферической крови. По сути, они являются промежуточным звеном между лейкоцитами в В-форме и зрелыми плазмоцитами.
Как показывает современная клиническая практика, миелоциты имеет три основные формы – базофильную, эозинофильную и нейтрофильную. В первом случае наблюдается классическая окраска компонентов и достаточно крупные их размеры. Во втором – присутствует большое количество специфических цитоплазматических гранул. Ядерный хроматин при этом бледно окрашен и не обладает четко выраженной мембраной. В третьем случае ядро миелоцитов имеет правильные округлые очертания и со всех сторон окружено цитоплазматическими гранулами.
Появление миелоцитов в общем анализе крови может свидетельствовать о наличии ряда патологических процессов:
- Бактериальные инфекции широкого спектра. От ангины и скарлатины до туберкулеза, пневмонии и пиелонефрита;
- Локальные некротические процессы. Развиваются на фоне инсульта, инфаркта, гангрены, ожогов;
- Системные отравления. Преимущественно алкоголем, свинцом, иными тяжелыми металлами и токсинами;
- Разнообразные заболевания крови. В том числе – апластическая анемия на фоне хронической нехватки фолиевой кислоты или витамина B12, а также лейкоз;
- Вторичные побочные эффекты приема лекарственных средств. Чаще всего формируются при системном употреблении обезболивающих препаратов и иммунодепрессантов.
Классификация заболевания
Современная медицина выделяет несколько видов классификаций миеломы в зависимости от характера самих клеток, типа синтезируемого парапротеина, а также характера распространение миеломного инфильтрата в костном мозге.
В зависимости от распространенности опухолевого инфильтрата выделяют:
- Очаговую миелому. Встречается достаточно редко и имеет ограниченную локализацию;
- Диффузную миелому. Характеризуется взаимным проникновением структуры периферической сосудистой сетки;
- Диффузно-очаговую миелому. Комплексная патология, имеющая признаки, как первого, так и второго типа заболевания.
В зависимости от клеточного состава миелома бывает:
- Мелкоклеточной. Преимущественно состоит из цитоплазматических гранул;
- Плазмоцитарной. Подавляющее большинство – классические плазмоциты;
- Плазмобластной. Клеточный состав в основном представлен плазмобластами;
- Полиморфно-клеточная. Имеет множественные полиморфные структуры.
В зависимости от преимущественного вида секреции парапротеинов выделяют:
- G-, A-, M-миеломы. Чаще всего встречающийся тип патологии, составляющий до 75 процентов всех случаев диагностирования заболевания;
- Миелома Бенс-Джонса;
- Миелома диклонового типа;
- Не секретирующая миелома.
Также стоит отметить, что существуют два базисных подвида миеломной болезни. В частности это острая и хроническая её формы. В первом случае патология характеризуется быстрым возникновением и высокой скоростью развития.
Помимо вышеозначенной классификации существует международная система разделения патологии на определённые стадии. При этом актуальна она только в тех случаях, когда пациент отвечает всем стандартным диагностическим критериям для симптоматической формы миеломы. В противном же случае у людей с бессимптомным течением проблемы, но имеющим функции нарушения почек, гипертонию, диабет и прочие патологии, результаты анализа не будут служить доказательством конкретной стадии заболевания.
В общем случае выделяют следующие степени:
- Стадия 1. Диагностируется в случаях, когда уровень микроальбумина менее 3,5 миллиграмм на литр, а концентрация обычного альбумина свыше 3,5 грамм на децилитр;
- Стадия 2. Два обозначенных показателя менее 3,5 миллиграмм на литр и грамм на децилитр соответственно, вне зависимости от концентрации сывороточного альбумина;
- Стадия 3. Уровень микроглобулина более 5,5 миллиграмм на литр.
Симптомы миеломной болезни
Основная особенность миеломы в большинстве случаях заключается в отсутствии достаточно ярких симптомах первичных стадии патологии. Чаще всего пациент узнаёт о наличии заболевания уже в рамках сдачи анализов либо проявления явной клинически-патологической симптоматики поздних этапов патологии. При этом обнаруженная миелома требует комплексной диагностики и немедленного лечения. Начиная со средней стадии миеломы, у человека могут формироваться следующие признаки:
- Регулярное поднятие общей температуры тела. Температура колеблется в пределах от 37 до 38 градусов;
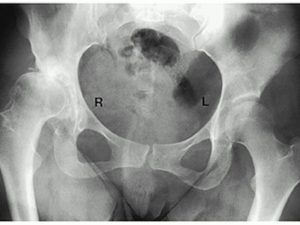
 Болевой синдром и частые переломы костей. В большинстве случаев патологические изменения наблюдаются в костной структуре человека. Последствиями развития патологии выступает болевой синдром, повышенная хрупкость костей и соответственно регулярные переломы. В случае тяжелых стадий миеломы на суставах возникает крупные узелковые уплотнения. Патология чаще всего приводит к развитию вторичных форм остеопороза и деформации позвоночника на средних стадиях;
Болевой синдром и частые переломы костей. В большинстве случаев патологические изменения наблюдаются в костной структуре человека. Последствиями развития патологии выступает болевой синдром, повышенная хрупкость костей и соответственно регулярные переломы. В случае тяжелых стадий миеломы на суставах возникает крупные узелковые уплотнения. Патология чаще всего приводит к развитию вторичных форм остеопороза и деформации позвоночника на средних стадиях;- Неврологические нарушения. Обычно проявляются фрагментарно и нерегулярно на начальных и средних стадиях развития патологии. Типичными проявлениями выступают проблемы с нарушением чувствительности, формирование дефектов речи, судороги;
- Проблемы с мочевыделительной системой. Обычно – это регулярная отёчность, нарушение мочеиспускания из-за затруднённой работы почек и выделительных каналов;
- Ухудшение иммунитета. Сюда относят частые заболевания инфекционными патологиями и бактериальными поражениями, слабость, бледность кожных покровов, головные боли и иные косвенные симптомы нарушения работы иммунной и кровеносной систем.
Методы диагностики миеломы
Поскольку в большинстве случаев миеломная болезнь не проявляет себя внешне вплоть до средних либо поздних стадий, то важнейшим элементом длительной ремиссии пациента выступает своевременная диагностика проблемы.
Основные этапы диагностики миеломной болезни могут включать в себя:
- Первичный прием. В его рамках общий либо узкий специалист выслушивает субъективные жалобы пациента, собирает анамнез, производит физикальный осмотр;
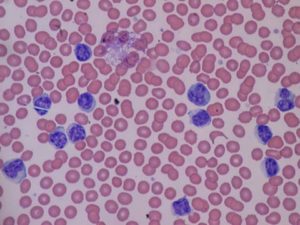
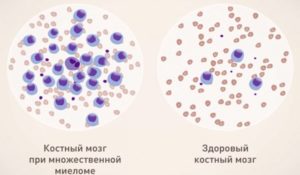
- Направление на сдачу анализов. Больной направляется на общий биохимический анализ крови и мочи. При этом подозрение на наличие потенциально возможной проблемы могут вызвать повышение уровня кальция, моноцитов, скорости оседания эритроцитов, креатинина, общего белка, мочевины, мочевой кислоты, а также понижение концентрации альбумина, гемоглобина, нейтрофилов, лейкоцитов, тромбоцитов, эритроцитов, ретикулоцитов. В ходе проведения лабораторного исследования в сыворотке крови обнаруживаются также миеломные или плазматические клетки, которых в норме в периферической крови быть не должно;
- Трепанобиопсия костного мозга. Основное назначение данной процедуры заключается в исследовании биоптата на прямую концентрацию в нём плазматических клеток. Сама процедура взятия незначительного количества красного костного мозга из верхнего заднего гребня подвздошной кости достаточно сложна и требует определенной сноровки от профильного специалиста. Проводится она с использованием специальной иглы, вставленной в корпус с широкой ручкой в виде стилета. Во время трепанобиопсии игла проникает в полость гребня подвздошной кости, а специалист получает образец костного мозга, аспирируя его часть для приготовления мазков на предметных стеклах. В сумме мероприятия занимает от 15 до 30 минут. Если в биологическом материале обнаружены концентрации плазматических клеток свыше 15%, то это явно указывает на наличие миеломной болезни;
- Выявление маркеров миеломы. В качестве дополнения используется также выявление в крови текущих уровней парапротеинов и микроглобулинов, являющихся стандартными маркерами наличия миеломной болезни. С их помощью можно определить степень тяжести патологии, однако лишь в тех случаях, когда она имеет выраженные симптоматические проявления;
 Спиральная компьютерная томография. Проводится уже при выявленной проблеме и позволяет уточнить ее характер с мониторингом наличия корешкового синдрома, метастазирования, видоизменения костей позвонков, а также обнаружением зоны локализации разрушения костной массы;
Спиральная компьютерная томография. Проводится уже при выявленной проблеме и позволяет уточнить ее характер с мониторингом наличия корешкового синдрома, метастазирования, видоизменения костей позвонков, а также обнаружением зоны локализации разрушения костной массы;- Магнитно-резонансная томография. Позволяет качественно и количественно оценить состояние мягких тканей и наличие осложнений во внутренних органах при активном развитии миеломной болезни.
Лечение болезни Рустицкого-Калера
Современная медицина рассматривает милому как неизлечимое заболевание, однако в большинстве случаев его удается хорошо контролировать и поддерживать продолжительную ремиссию. О возможном потенциальном излечении пациента с миеломой можно говорить только в случаях стопроцентно успешной донорской трансплантации костного мозга, эффективной у 20 процентов больных.
Ещё до пятидесятых годов прошлого столетия средняя продолжительность жизни человека, у которого диагностировали миелому, составляла всего около полутора лет. С совершенствованием кортикостероидов, антациклинов, иммуномодуляторов, ингибиторов протеасом, данные временные рамки значительно расширились, а средняя выживаемость достигает 5-7 лет даже при условии отсутствия успешных попыток трансплантации костного мозга.
Тактика лечения в подавляющем большинстве случаев разрабатывается индивидуально на основании стандартных схем, в частности программ VAD и М2. Существенную роль играет не только стадия развития патологии, но и особенности её непосредственного течения.
Лечение миеломы на начальной стадии терапии определяется возрастом и наличием сопутствующих болезней. Современная интерпретация для пациентов возрастом до 60 лет, которые не имеют тяжелых сопутствующих осложнений, включают в себя использование мощных противоопухолевых цитостатиков по типу мелфалана с проведением трансплантации аутологичных гемопоэтических стволовых клеток.
 Перед проведением высокодозной химиотерапии пациентам назначаются индукционные курсы стандартной химиотерапии на основе циклофосфана, дексаметазона, бортезомиба. Это позволяет подготовить организм к непосредственному принятию высоких доз мелфалана — достаточно токсичного, но действенного противоопухолевого цитостатика.
Перед проведением высокодозной химиотерапии пациентам назначаются индукционные курсы стандартной химиотерапии на основе циклофосфана, дексаметазона, бортезомиба. Это позволяет подготовить организм к непосредственному принятию высоких доз мелфалана — достаточно токсичного, но действенного противоопухолевого цитостатика.
Важнейшим элементом на пути к выздоровление пациента с миеломой, является трансплантация собственных стволовых клеток, которая позволяет многократно повысить дозы используемых цитостатиков и закрепить эффект индукционной химиотерапии, также значительно продолжить временные сроки полной ремиссии и продлить в совокупности общую выживаемость.
При проведения трансплантации галогенных стволовых клеток, которые пересаживается от здорового донора к пациенту с миеломой, в ряде случаев позволяет полностью излечить болезнь, но применяется исключительно в отношении пациентов малого возраста при рецидивах, что в первую очередь связано с высокой смертности в результате токсического воздействия самой процедуры такого лечения.
В большинстве своём люди пенсионного возраста имеют различные хронические сопутствующие заболевания, в том числе тяжелые и не могут перенести высокие дозы химиотерапии, а также процедуру трансплантация аутологичных стволовых клеток. Стандартом лечения в этой ситуации для них является использование комбинационной терапии низкими дозами мелфалана и преднизолона, а также четко дозированное применение бортезомиба.
Как показывают современные исследования подобная комбинация, либо альтернативное применение леналидомида вместо бортезомиба позволяет в общем случае добиться двухлетней выживаемости пожилых пациентов с вероятностью более 80%.
Острый миелоидный лейкоз
Под термином острый миелоидный лейкоз современная медицина подразумевает злокачественную форму опухоли миелоидного ростка крови, при котором происходит быстрое размножение измененных белых кровяных клеток. Данные структуры накапливаются в костном мозге, подавляют рост нормальных клеток крови, а также приводят к снижению количества эритроцитов, тромбоцитов, лейкоцитов.
Основные первичные внешние проявления острого миелоидного лейкоза включают в себя быструю утомляемость, сильную кровоточивость, частые инфекционные заболевания, появление мелких повреждений кожных покровов, одышку. При этом явной причины развития заболевания наукой и медициной еще не выявлено, однако в целом основные факторы риска совпадают с предпосылками и формированию классической миеломы.
Лейкоз обозначенного типа в большинстве случаев является острым состоянием, патология развивается достаточно быстро и без отсутствия лечения приводит к смерти пациента в период за несколько месяцев.
Для лечения всех типов заболевания используют индукционную химиотерапию с применением цитарабина, а также узконаправленного антибиотика. Целью данного мероприятия является достижение полной ремиссии, которая проявляется в среднем у 60 процентов взрослых пациентов с первичным выявлением патологии.
Следует понимать, что полная ремиссия не означает полного выздоровления, поскольку без дополнительного консолидирующего лечения в подавляющем большинстве случаев достаточно быстро проявляется рецидив, а временное отсутствии признаков проблемы в анализах свидетельствует о невозможности обнаружить её стандартными способами диагностики.
В общем случае современная медицина рассматривает заболевания как излечимую патологию, однако вероятность выздоровления при этом как варьируется в существенных пределах, поскольку определяется огромным количеством разнообразных прогностических факторов.
Лечение и прогноз множественной миеломной болезни
Миелома, миеломная болезнь, генерализованная плазмоцитома, множественная миелома – все эти обозначения являются тождественными понятиями, указывающими на системное заболевание крови, которое относится к парапротеинемическим лейкозам. При этом в современной отечественной практике выражение «множественное» обычно относят к средним либо поздним стадиям развития патологии, когда опухолевая ткань разрастается в различных локализациях, инициирует остеопороз и прочие системные проблемы.
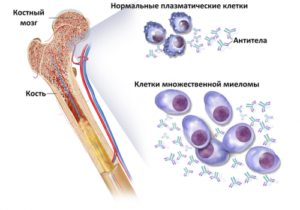 У человека уже проявляются различные внешние патологические симптомы в виде частых переломов, болевого синдрома в костном скелете. С диагностической точки зрения в организме увеличивается количество кальция вследствие разрушения костей, появляется анемический синдром, снижается гемоглобин, проявляются признаки тромбозов и синдрома гипервязкости крови.
У человека уже проявляются различные внешние патологические симптомы в виде частых переломов, болевого синдрома в костном скелете. С диагностической точки зрения в организме увеличивается количество кальция вследствие разрушения костей, появляется анемический синдром, снижается гемоглобин, проявляются признаки тромбозов и синдрома гипервязкости крови.
Поражению поддаются также почки, легкие и желудочно-кишечный тракт, преимущественно из-за накопления в них кальциевых конкрементов и проникновения парапротеинов. Характерной для множественной миеломы считается высокая частота бактериальных инфекций из-за уменьшения количества нормальных иммуноглобулинов в организме и нарушения образования антител.
Как было сказано выше, точных причин, которые бы напрямую влияли на образование множественной миеломы на данный момент до сих пор не выявлено, при этом основными предрасполагающими негативными факторами выступают возраст человека, его пол, наследственные предрасположенности и влияние ряда токсических веществ.
Основное заболевание считается неизлечимым, но хорошо контролируемым, при котором возможно достаточно продолжительные ремиссия. В отдельных случаях можно говорить о потенциальном излечении в случаях успешной трансплантации костного мозга от донора, однако это мероприятие имеет целый ряд ограничений и далеко не всегда эффективно.
Средняя продолжительность жизни пациентов колеблется в достаточно широких пределах и зависит от того, когда была выявлена патология, а также насколько остро она протекает с учетом проводимой терапии. В отдельных случаях человек может прожить 7 лет и более.