Кровь не является единственной жидкой средой организма, существует еще и лимфа. Она образуется из тканевой жидкости, циркулирующей в межклеточном пространстве, имеет свои капилляры и сосуды, по которым движется от периферии к сердцу, как и венозная кровь. Нарушение оттока лимфы приводит к ее застою – лимфостазу, он может возникать в любом участке тела или органе.
Чаще всего развивается лимфостаз нижних конечностей (лимфодема ног) в силу их анатомических и функциональных особенностей. Это – серьезная патология, которая начинается с безобидного отека стоп, прогрессирует, дает осложнения, требует своевременной диагностики и лечения.
Что такое лимфодема ног?
Лимфатическая жидкость собирается в капилляры, они объединяются в сосуды, по которым она и движется вверх от ног до средостения. На их пути повсеместно расположены группы лимфатических узлов. Все сосуды объединяются в грудной лимфатический проток, который впадает в просвет крупных вен – у места слияния левой яремной и подключичной вен, а затем в верхнюю полую вену. Лимфатические сосуды, как и вены, имеют внутренние клапаны, которые препятствуют возврату лимфы.
 Любое препятствие на описанном пути тока жидкости приводит к ее застою, скоплению в тканях нижних конечностей, развитию лимфедемы – лимфатического отека. Она скапливается в сосудах и тканях, повышается ее давление. Лимфа содержит белки, минеральные соли и другие необходимые вещества, антитела, защитные лимфоциты, в нее поступают и выводятся продукты метаболизма.
Любое препятствие на описанном пути тока жидкости приводит к ее застою, скоплению в тканях нижних конечностей, развитию лимфедемы – лимфатического отека. Она скапливается в сосудах и тканях, повышается ее давление. Лимфа содержит белки, минеральные соли и другие необходимые вещества, антитела, защитные лимфоциты, в нее поступают и выводятся продукты метаболизма.
Нарушение ее циркуляции приводит к расстройствам клеточного обмена и грубым изменениям в тканях конечностей.
Причины возникновения лимфостаза нижних конечностей
Нарушение нормального оттока лимфы может быть вызвано различными причинами. Когда они связаны с патологией самих лимфатических сосудов, такой лимфостаз называется первичным. Воздействие на них других факторов приводит к развитию вторичного лимфатического отека.
Первичный лимфостаз нижних конечностей по причинам бывает 2-х видов:
- Врожденный, когда имеются аномалии строения лимфатической сосудистой сети.
- Приобретенный, при котором сосуды поражаются воспалительным процессом (при рожистом воспалении, инфицированных ранах), или повреждаются при травмах и операциях.
Причины, вызывающие вторичный лимфостаз, следующие:
- Ожирение, когда тонкие лимфатические сосуды сдавливаются избыточной массой тела.
- Слабость мышц нижних конечностей, потому что они, сокращаясь, выполняют роль насоса, способствующего оттоку лимфы.
- Гиподинамия, при которой нарушаются все виды циркуляции – крови, тканевой жидкости, лимфы. Это часто бывает у людей, ведущих малоподвижный образ жизни, или больных с вынужденным ограничением движений при различных болезнях (инсульте, параличах, тяжелых травмах).
- Опухоли и метастазы, прорастающие в лимфатические сосуды.
- Поражение лимфоузлов при туберкулезе, лимфогранулематозе, когда лимфатические пути сдавливаются.
- Недостаток воды в организме, приводящий к сгущению лимфы и замедлению ее циркуляции.
- Сердечная декомпенсация с нарушением венозного оттока, развитием отека и сдавливанием лимфатической сети.
- Почечная недостаточность с задержкой и нарушением циркуляции жидкости в организме, отеками нижних конечностей, сдавливающими лимфатические ходы.
- Венозная недостаточность нижних конечностей при варикозе, тромбофлебите, сопровождающаяся нарушением оттока жидкости.
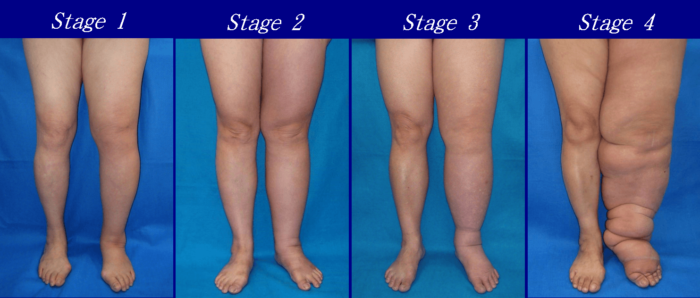
Стадии и симптомы развития патологии
Заболевание характеризуется прогрессирующим течением, с постепенным нарастанием симптомов. В зависимости от степени выраженности патологических изменений выделяют 4 клинических стадии:
- Начальных проявлений.
- Обратимого отека.
- Необратимого отека.
- Развития слоновости.
Начальная фаза заболевания
Единственный симптом в начале заболевания – периодическое появление небольшой отечности ног после длительных нагрузок, пребывания в положении сидя, в жаркую погоду. Отек проходит самостоятельно, и обычно ему не придают особого значения, принимая за норму.
Стадия обратимого отека
 Отечность нижних конечностей становится постоянной к концу дня, за ночь она полностью проходит. Характерные его признаки – увеличение в объеме тыльной поверхности стопы и голеностопного сустава, нижней трети голени. Отечные ткани на ощупь мягкие, безболезненные, после надавливания на них не остается ямки.
Отечность нижних конечностей становится постоянной к концу дня, за ночь она полностью проходит. Характерные его признаки – увеличение в объеме тыльной поверхности стопы и голеностопного сустава, нижней трети голени. Отечные ткани на ощупь мягкие, безболезненные, после надавливания на них не остается ямки.
Если в этой стадии назначено лечение, и оно проводится регулярно, то можно остановить развитие заболевания.
Период необратимого отека
Характерным симптомом является наличие постоянной отечности ног, усиливающейся к вечеру и уменьшающейся к утру. Отечные ткани становятся более плотными, при надавливании на них остается ямка, ощущается болезненность. Кожа натянута, легко подвергается травмам и воспалительному процессу.
Появляется ощущение тяжести в нижних конечностях, становится тесной обувь, требуя замены на более просторную. В этой стадии регулярное интенсивное лечение поможет уменьшить симптоматику, замедлить прогрессирование болезни.
Фаза развития слоновости
Если не устранены причины болезни, и не проводилось лечение, она переходит в свою последнюю и самую тяжелую стадию необратимых изменений и осложнений. Больных беспокоят постоянное чувство распирания, болии судороги в ногах, трудность передвижения, зуд кожи, боли и ограничение движений в суставах.
Внешняя картина очень типична, развивается так называемый синдром слоновости. Контуры ног деформируются, они увеличиваются в объеме, часто многократно, приобретают складчатость за счет гипертрофии мягких тканей. Кожа утолщается, разрастается слой эпидермиса, приобретая ворсинчатый характер. Присоединяется вторичная микробная и грибковая инфекция, которая ухудшает течение болезни, появляются участки пигментации, изъязвления.
Диагностика лимфостаза ног
Диагноз лимфостаза базируется на суммировании клинических симптомов и результатов дополнительного обследования, пациенту назначают:
- Лабораторное обследование – анализы крови и мочи общие, биохимические и иммунологические тесты.
- Рентгенографию или КТ грудной клетки.
- Электрокардиографию или УЗИ сердца.
- УЗИ органов брюшной полости и таза.
- Сцинтиграфию лимфатических узлов, костной системы.
Общее обследование необходимо для выявления возможной причины лимфостаза – опухоли, туберкулеза, патологии лимфатических узлов, болезней сердца. Для больных конечностей применяются специальные диагностические методы:
- Допплеровское исследование в сочетании с ультразвуком — позволяет определить характер притока и оттока крови и лимфы, состояние сосудов.
- Контрастная лимфография – вводят контрастное вещество в лимфатическое русло и делают серии снимков, на которых отражается заполнение сосудов, метод дает возможность определить диаметр, проходимость и уровень препятствия на пути оттока лимфы.
Если выявлена какая-либо патология внутренних органов, больной направляется на консультацию к соответствующему специалисту – кардиологу, онкологу, фтизиатру, урологу и так далее.
Как лечить лимфостаз нижних конечностей?
Лечением лимфостаза занимается специалист флеболог или сосудистый хирург, в содружестве с другими специалистами, в зависимости от причины болезни.
Не существует какого-либо универсального средства, лечение лимфостаза всегда комплексное и длительное, включающее медикаментозные препараты, компрессионные методы, физиотерапевтические процедуры, ЛФК и массаж, диетотерапию. Применяются также методы хирургического лечения.
Лекарственные препараты
Медикаментозная терапия включает несколько групп средств:
- улучшающие циркуляцию крови — трентал, никотиновая кислота;
- антиаггреганты, уменьшающие вязкость крови – аспирин, кардогрель и аналоги;
 ангиопротекторы, укрепляющие сосуды — венорутон, троксевазин, троксерутин, детралекс, гинкорфорт, флебодия и аналоги;
ангиопротекторы, укрепляющие сосуды — венорутон, троксевазин, троксерутин, детралекс, гинкорфорт, флебодия и аналоги;- витаминно-минеральные комплексы, включающие витамины А, С, Е, В, РР;
- ферменты, уменьшающие разрастание фиброзной ткани – лимфомиозот, лидаза, ронидаза;
- противовоспалительные нестероидные препараты – диклофенак, бутадион и аналоги;
- иммуностимуляторы – элеутерококк, эхинацея, ликопид;
- спазмолитики – галидор, но-шпа;
- антигистаминные средства – кларитин, супрастин, эриус;
- стимуляторы обменных и восстановительных процессов– актовегин, солкосерил, алоэ.
Наружно применяют мази, кремы и гели, улучшающие циркуляцию крови и лимфы – гепарин, венорутон, никовен, троксевазин. Если имеются дефекты и воспалительный процесс на коже нижних конечностей, назначают антисептические и ранозаживляющие растворы и мази.
Компрессионное лечение
Дозированная компрессия – сдавливание мягких тканей конечностей специальным трикотажем помогает уменьшить отек и застой, улучшить отток лимфы в несколько раз. Его надевают утром перед вставанием с постели, и снимают только перед сном. Такой трикотаж покупают в аптеках в соответствии с размером, который подбирает врач.
Комплекс физиотерапевтических процедур
Арсенал физиотерапевтических процедур включает: СВЧ-терапию, магнитотерапию, ультразвук, ионофорез с ферментами, лазеротерапия. Хороший эффект дает комплексное санаторное лечение, включающее минеральные ванны, грязевые аппликации.
Хороший эффект дает аппаратная стимуляция мышц голеней (прибор Venoplus и аналоги), она улучшает мышечный насос, способствующий движению лимфы.
Кинезиотерапия и массаж
Кинезиотерапия или лечение движением – обязательный компонент комплексной терапии лимфостаза. Больному назначается специальный комплекс упражнений, улучшающий мышечный тонус нижних конечностей и циркуляцию крови.
Массаж проводят по специальной лимфодренажной технологии, при условии, если нет воспаления и дефектов на коже. Применяется также специальный аппаратный баромассаж – воздействие изменением давления воздуха (пневмокомпрессия).
Хирургическое лечение
Операции применяются на всех стадиях болезни, и наиболее эффективны они при начальных ее признаках. В специальных центрах микрохирургии под микроскопом выполняют имплантацию искусственных шунтов, которые соединяют закупоренные лимфатические сосуды с венами и обеспечивают отток лимфы.
В стадии необратимого отека микрохирургическую операцию сочетают с пластикой – удалением излишков жировой и фиброзной ткани. При слоновости вмешательства довольно сложны: удаляются нерабочие лимфатические сосуды, вся разросшаяся соединительная и жировая ткань, складки кожи, по сути это – сложная пластическая операция. Создают условия для образования новых лимфатических сосудов, а также новые искусственные пути оттока лимфы.
Операции при лимфостазе нижних конечностей, как и других частей тела, в запущенных стадиях сложны, длительны и не всегда эффективны, поэтому болезнь нельзя запускать.
Диета и режим питания при лимфостазе
Роль диеты при лимфостазе нельзя недооценивать, ведь пища – это источник энергии, строительного материала, иммунных тел. Ее качество напрямую влияет на характер клеточного обмена, состояния межклеточной жидкости – а значит, и лимфы, и ее циркуляции.
Основные принципы диетического питания следующие:
 достаточное количество легкоусвояемого белка – не менее 100-150 г белковых продуктов в сутки, это может быть отварное мясо, печень, рыба, творог, яйца;
достаточное количество легкоусвояемого белка – не менее 100-150 г белковых продуктов в сутки, это может быть отварное мясо, печень, рыба, творог, яйца;- ограничение животных жиров – не более 10 г в сутки, замена их растительными маслами – до 25-40 г в сутки;
- большой объем растительной клетчатки — пищевых волокон, содержащихся в крупах, овощах и фруктах;
- достаточное количество витаминов и микроэлементов – в овощах, фруктах, ягодах, зелени, орехах;
- дробность питания – небольшими порциями через 3-4 часа, чтобы не перегружать пищеварительный тракт;
- соблюдение калорийности пищи, снижение ее до 1800-2000 ккал в сутки за счет ограничения углеводов (сладких, мучных изделий).
Из рациона следует полностью исключить острые блюда, консервы, копчености, максимально ограничить потребление соли. Такие меры нужны для предупреждения отека тканей ног. Категорически недопустимо употребление алкоголя пари лимфостазе, это – сосудистый яд, а тонкие и деликатные лимфатические сосуды повреждаются очень легко.
Материалы в статье даны лишь с информационно-ознакомительной целью. Лимфостаз – очень серьезное и трудно поддающееся лечению заболевание, и любой вопрос по лечебным методам, режиму активности и питания нужно обязательно согласовывать с врачом.