В современном мире список инфекций и паразитарных заболевания довольно велик. Носителей этих заболеваний очень много, что увеличивает риск заражения. Одной из распространенных паразитарных патологий является токсоплазмоз. Он часто диагностируется у любителей кошек.
Как вовремя обнаружить инфекцию, каковы первые симптомы токсоплазмоза у взрослых, каковы признаки заболевания у беременных женщин и какое лечение возможно в таком случае, не причиняя вреда плоду – на эти и другие не менее важные вопросы вы найдете ответ в нашей статье.
Что такое токсоплазмоз
Токсоплазмоз – это паразитарная инфекция, возбудителем которой является Токсоплазма Гондия (Toxoplasmagondii), это простейший организм. Его размножение происходит в организме хозяина.
Токсоплазмоз может быть в острой, хронической или латентной форме. После проникновения возбудителя в организм человека долгое время заболевание может протекать вяло или вовсе бессимптомно. Следует отметить, что острое течение патологии диагностируется на фоне резкого снижения защитных сил организма (иммунитета).
Как только токсоплазмы попадают в организм, иммунитет начинает бороться с ними, для этого он вырабатывает антитела. Когда иммунитет ослаблен, он не способен вырабатывать антитела в нужном количестве. Именно тогда токсоплазмы активизируются, возникают специфические симптомы инфекции.
Анализ на токсоплазмоз и расшифровка анализа
Чтобы выявить токсоплазмоз, человеку необходимо обратиться за помощью к инфекционисту. После осмотра и сбора анамнеза врач назначает лабораторное исследование. Лабораторная диагностика при инфицировании заключается в использовании нескольких методов в совокупности, направленных на выявление возбудителя, а также антител к нему.
Таблица с описанием видов диагностики токсоплазмоза:
| Метод лабораторной диагностики | Суть метода |
| РНИФ (серологическое исследование) | Исследование крови. Помогает подтвердить диагноз спустя 1 неделю после заражения. Выявляются иммуноглобулины М и G (антитела). |
| ИФА (иммуноферментный анализ) | Исследование крови. Самый надежный и достоверный метод лабораторной диагностики. Заболевание подтверждается при титре антител более 1:1600. |
| РСК (относится к серологическому исследованию) | Материал для исследования – кровь пациента. Помогает обнаружить заболевание (а точнее антитела к возбудителю) через 2 недели после проникновения возбудителя в организм человека. |
| Паразитологическое исследование | Материалом является мазок с миндалин, спинной мозг, содержимое лимфатических узлов и кровь. В материале выявляется возбудитель. Однако этот метод занимает много времени, требует больших финансовых затрат и сложен в исполнении. Поэтому его практически не используют. |
| ОАК (общий анализ крови) | Помогает за несколько часов выявить наличие воспаления в организме. |
Расшифровка серологического исследования крови пациента с подозрением на токсоплазмоз:
| Иммуноглобулин М | Иммуноглобулин G | Что означает |
| — | — | В теле человека отсутствуют антитела к токсоплазмозу. Это значит, что патологии нет, и не было. |
| — | + | Такая картина говорит о хроническом течении заболевания, а также о периоде выздоровления при остром течении патологии. |
| + | — | Говорит об остром течении токсоплазмоза и необходимости лечения. |
| + | + | Хроническая форма патологии в фазе обострения. |
Причины приобретенной формы инфекции
Причиной возникновения приобретенного токсоплазмоза является проникновение в организм человека токсоплазм, простейших микроорганизмов. Токсоплазма имеет одноклеточное строение и 2 типа размножения (бесполое и половое).
Кошки и другие представители кошачьих являются основными хозяевами токсоплазм, потому что именно в ее организме происходит активное размножение паразитов.
Как человек может заразиться токсоплазмозом? Возбудители данного заболевания проникают в организм человека в следующих случаях:
- При контакте с инфицированными кошками, реже собаками. Часто это заболевание диагностируется у владельцев данных животных;
- При контакте с кошачьими испражнениями. Это может происходить при чистке лотка. Кошачьи испражнения в течение долгого времени остаются опасными для различных животных и человека;
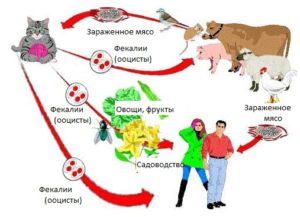 При употреблении в пищу зараженного мяса не прошедшего должной термической обработки;
При употреблении в пищу зараженного мяса не прошедшего должной термической обработки;- При употреблении грязных фруктов и овощей;
- При контакте с разрозненным песком. Часто это является причиной заражения детей, которые играют в песочницах.
Возможные пути заражения
Заражение токсоплазмозом может произойти одним из следующих путей:
- Алиментарный путь. В данном случае возбудитель, а точнее его цисты проникают в организм через желудочно-кишечный тракт. Это происходит при употреблении в пищу загрязненных продуктов питания (мясо, яйца, молочные продукты, овощи и фрукты) и редко воды;
- Контактно-бытовой путь заключается в заражении через загрязненные предметы быта;
- Воздушно-капельный путь. Происходит вдыхание загрязненной кошачьими фекалиями пылью;
- Фекально-оральный путь. В верхние отделы пищеварительной системы (ротовая полость) возбудитель может попасть с загрязненной пылью, грязью. Также заразиться можно через грязные руки. Это часто происходит с маленькими детыми, которые еще не умеют соблюдать правила личной гигиены без контроля взрослых;
- Транспацентарный или вертикальный путь. Возбудитель передается от матери к плоду. Происходит внутриутробное заражение, которое опасно различными патологиями.
Симптомы приобретенного токсоплазмоза у человека
Клиническая картина заболевания зависит от ее формы (острое или хроническое течение). Если у человека крепкий иммунитет, то заболевание может пройти незаметно или же его будут беспокоить незначительные недомогания.
Первичные симптомы приобретенного токсоплазмоза:
- Субфебрильная температура (37 – 37,2 градуса);
- Слабость;
- Усталость;
- Небольшая ломота в теле.
Инкубационный период – это время от проникновения возбудителя в организм до появления первых признаков заболевания. Он длится в среднем от 1-го до 3-х недель. В это время возбудитель активно размножается в организме, а иммунная система вырабатывает антитела.
Острый токсоплазмоз проявляется следующими симптомами:
 Острое начало, на фоне полного благополучия;
Острое начало, на фоне полного благополучия;- Гипертермия с фебрильными значениями (38 градусов и более);
- Озноб;
- Снижение или отсутствие аппетита;
- Миалгия (боли в мышцах);
- Артралгия (боли в суставах);
- Увеличение лимфатических узлов. Они становятся плотными. Чаще всего отмечается изменение размеров затылочных и шейных лимфатических узлов;
- Увеличение печени и/или селезенки. При этом нарушается функционирование данных органов;
- Кожные высыпания имеют различные размеры и характер;
- Воспаление слизистой глаз при проникновении туда возбудителя;
- Головные боли, положительные патологические неврологические рефлексы и ригидность затылочных мышц возникает в тяжелых случаях при поражении головного мозга.
Симптомы хронического токсоплазмоза:
- Длительное течение патологии (несколько месяцев);
- Повышение температуры тела от 37 до 38 градусов;
- Хроническая слабость;
- Увеличение лимфатических узлов;
- Патологические проявления со стороны пораженных органов: сердце (боли в груди, нарушение ритма, одышка), глаза (воспаление, боль), мышцы (миалгия, мышечная слабость), ЖКТ (нарушение аппетита и стула, боли в эпигастрии и животе, потеря веса), эндокринная система и другие.
Амбулаторное и этиотропное лечение приобретенного токсоплазмоза
Лечение токсоплазмоза у взрослых назначается после проведения серологического исследования. Если в крови пациента обнаружены иммуноглобулины G и нет патологической симптоматики, то терапия не проводится. Пациент считается носителем.
Если имеется клиническая картина, то инфекционист должен принять решение о проведении лечения. Госпитализация требуется в тяжелых случаях (патология со стороны сердца, головного мозга, печени), при легком течении показано амбулаторное лечение.
Этиотропное лечение – воздействие на причину (этиологию) заболевания. При токсоплазмозе назначают следующие этиотропные лекарственные средства:
- Пириметамин (аналог Фансидар). Лечение данным препаратов проходит в 3 этапа. Принимают по 1 таблетке однократно через каждые 3 дня. Если дети не переносят этот препарат, то он может быть заменен на ровамицин. Схема его применения: по 1-ой таблетке 3 раза в сутки, перерыв между этапами 1 неделя;
- Сульфадиазин (антибактериальное средство) назначают после проведенного лечения Пириметамином. Схема лечения: продолжительность до 2-х месяцев, частота приема – каждые 6 часов;
- Фолиевая кислота рекомендуется к приему у детей. Ее назначают в перерыве между этапами лечения Пириметамином.
 Если у пациента имеется непереносимость Сульфадиазина, его можно заменить такими аналогами, как Кларитромицин, Азитромицин и Клиндамицин. В педиатрии используюттакже и комбинированные лекарственные средства, например, Бисептол и Потесептил. Также проводится симптоматическая терапия, укрепление иммунитета (Вобэнзим), восстановление микрофлоры кишечника (ферментативные и бактериальные препараты).
Если у пациента имеется непереносимость Сульфадиазина, его можно заменить такими аналогами, как Кларитромицин, Азитромицин и Клиндамицин. В педиатрии используюттакже и комбинированные лекарственные средства, например, Бисептол и Потесептил. Также проводится симптоматическая терапия, укрепление иммунитета (Вобэнзим), восстановление микрофлоры кишечника (ферментативные и бактериальные препараты).
Причины, симптомы и лечение врожденной формы заболевания
Причиной врожденного токсоплазмоза является инфицирование беременной женщины. В этом случае паразиты преодолевают плацентарный барьер и проникают в кровь плода.
Выделяют 2 вида врожденного токсоплазмоза:
- Ранний, когда инфицирование происходит в первой половине периода гестации. В этом случае велик риск гибели плода, рождения мертвого ребенка, выкидыши на ранних сроках;
- Поздний. Заболевание передается плоду на поздних сроках беременности (после 20 – 30 недель).
Врожденная форма данной патологии может иметь острое или хроническое течение. На фото ниже представлен один из основных симптомов токсоплазмоза у человека – воспаление слизистой глаз.
Клиническая картина инфицирования в острой форме:
 Гипертермия;
Гипертермия;- Воспаление слизистой глаз;
- Головная боль, из-за чего малыш беспокоен, часто плачет, плохо спит;
- Увеличение селезенки и/или печени;
- Кожные покровы желтого цвета, высыпания;
- Патологические неврологические рефлексы и симптомы.
Клиническая картина хронической формы данного заболевания:
- Врожденные патологии внутренних органов;
- Гидроцефалия – скопление жидкости в черепной коробке, из-за чего голова может увеличиваться;
- Нарушение зрения и слуха;
- Отставание в умственном развитии;
- Судороги, эпилептические приступы.
Лечение проводится сразу после постановки диагноза. В терапии применяют 3 основных препарата:
- Пириметамин. Препарат применяется внутрь. Курс лечения до 12 месяцев, первые 6 месяцев дозировка рассчитывается 2 мг/кг, затем до 1 года 1 мг/кг;
- Сульфадиазин;
- Фолинат кальция.
После пройденного курса лечения ребенок должен проходить обследование каждые 3 месяца или полгода. Требуется наблюдение у невролога, инфекциониста, кардиолога при необходимости (в зависимости от локализациипатологического процесса).
Латентная форма токсоплазмоза
Латентная форма токсоплазмоза не имеет патологических симптомов заболевания. Именно поэтому выявить ее практически невозможно. Латентная форма диагностируется после поведенного серологического исследования и/или внутрикожной пробы с плазмотоксином. Если в результате серологического анализа обнаруживается нарастание титра иммуноглобулина М, то ставится диагноз латентный токсоплазмоз.
Различают 2 вида латентного токсоплазмоза:
- Первично-латентный. Развитие заболевания на фоне полного здоровья;
- Вторично-латентный. Эта форма данной патологии вникает в тех случаях, когда у пациента уже отмечались местные формы заболевания. В данном случае часто наблюдаются обострения.
 Если латентная форма развилась у пациентов со сниженным иммунитетом (ВИЧ, СПИД, беременность, тяжелые хронические патологии, онкология и другие), то она быстро переходит в острую с соответствующей симптоматикой.
Если латентная форма развилась у пациентов со сниженным иммунитетом (ВИЧ, СПИД, беременность, тяжелые хронические патологии, онкология и другие), то она быстро переходит в острую с соответствующей симптоматикой.
Лечение латентной формы начинается тогда, когда заболевание выявляется с помощью лабораторной диагностики. Особенно важно рано начать лечение для ослабленных пациентов, чтобы избежать массовых осложнений.
Токсоплазмоз при беременности: каковы последствия для плода
Если женщина перенесла токсоплазмоз до беременности, то риск возникновения заболевания у ребенка равен 0. Если же заболевание возникает во время вынашивания ребенка, то необходима консультация специалистов (инфекционист, акушер-гинеколог) и проведение этиотропного лечения.
 Если токсоплазмоз обнаружен в первом триместре беременности, то требуется провести повторное лабораторное исследование через 14 – 21 день. Если диагноз подтверждается, то решается вопрос о сохранении беременности. Чаще всего проводится искусственное прерывание беременности (аборт), так как шанс выжить у плода не велик, а вот риск возникновения тяжелой врожденной аномалии очень высок.
Если токсоплазмоз обнаружен в первом триместре беременности, то требуется провести повторное лабораторное исследование через 14 – 21 день. Если диагноз подтверждается, то решается вопрос о сохранении беременности. Чаще всего проводится искусственное прерывание беременности (аборт), так как шанс выжить у плода не велик, а вот риск возникновения тяжелой врожденной аномалии очень высок.
В случае, когда заболевание обнаруживается во второй половине беременности, женщине назначается лечение, она наблюдается у инфекциониста.
Терапия включает применение следующих препаратов: Пириметамин, Спирамицин, Фолиевая кислота, Ровамицин. Длительность курса лечения определяется индивидуально. Во время лечения проводится наблюдение за состоянием плода (УЗИ).