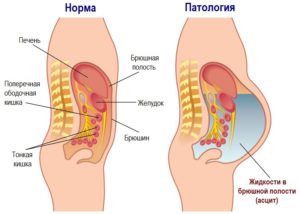
Асцит – это серьезное патологическое состояние пациента с ярко выраженными симптомами. Оно проявляется скоплением свободных жидкостей в брюшной полости. До 10 процентов всех случаев асцита связаны с онкологическими процессами. Каковы причины его образования? Как правильно диагностировать проблему? Насколько эффективно консервативное лечение асцита брюшной полости при онкологии? Об этом и многом другом вы прочитаете в нашей статье.
Причины и механизм развития патологии
Асцит в общем случае не является характерным осложнением онкологических процессов и может формироваться изолированно, даже при наличии выявленного злокачественного новообразования. Как показывает современная медицинская статистика, до 70 процентов случаев патологии связаны с циррозом печени на поздних его стадиях. Общими причинами асцита выступают следующие обстоятельства:
- Правожелудочковая сердечная недостаточность на фоне застоя крови большого круга кровообращения;
- Гипертензия портального типа;
- Локальные лимфостазы на фоне филяриатоза;
- Системные отеки из-за голодания, проблем с почками;
- Прямое изливание экссудата при перитоните.
Механизм вторичного образования патологии из-за онкологических процессов связан с отложением опухолевых клеток на париетальном или висцеральном листках брюшины. При этом само новообразование может быть как первичным и формироваться в органах брюшной полости, так и вторичным с развитием масштабного метастазирования.
Рак иногда опосредственно вызывает асцит, например, поражая регионарные лимфатические узлы, которые в свою очередь провоцирует лимфостаз. Еще одно диагностируемое обстоятельство – это канцероматоз брюшины, вызываемых выведением отмерших раковых клеток в основную полость.
Опухоли каких органов сопровождаются асцитом?
Асцит при онкологии чаще формируется как следствие активного развития и распространения опухолевых злокачественных процессов в органах брюшной полости. Однако в ряде случаев проблему вызывает рак в иных системах, не связанных напрямую с обозначенной локализацией – здесь ключевое влияние оказывают метастазы, переносящие патологические клетки в иную область по лимфотоку или кровообращению.
Как показывает клиническая практика, асцит может вызываться онкологическими процессами в следующих органах:
- Желудок;
- Тонкая кишка;
- Колоректальный отдел кишечника;
- Поджелудочная железа;
- Яичники;
- Матка;
- Молочные железы;
- Легкие;
- Желудочно-кишечный тракт;
- Печень.
Непосредственные лимфомы брюшной полости сопровождается хилезным типом асцита – патологическая лифма содержит в себе много жировых клеток. Новообразования в области ворот печени значительно ухудшают локальный венозный кровоток, что проводит к быстрому скачку гидростатического давления.
В свою очередь при вторичном оседании раковых клеток на поверхности, выстилающие стенки брюшной полости или оболочки, покрывающие внутренние органы, создаётся комплексное механическое препятствие, не только ухудшающие отток лимфы, но и предопределяющее серьезное нарушение циркуляции жидкости из-за снижения резорбтивной функции отдела – она не успевает всасываться и начинает скапливаться внутри.
Симптомы и стадии заболевания
В рамках начала патологического процесса визуальные и субъективные признаки асцита не проявляются, а обнаруживаются он лишь методиками инструментальной диагностики. По мере развития проблемы формируются следующие симптомы:
- Комплексные диспепсические расстройства. Включают в себя стойкие нарушения стула (как диарею, так и запор), регулярную отрыжку, тошноту, нерегулярную рвоту, субъективное ощущение тяжести и наполненности живота;
- Нарушение работы мочевыделительной системы. Чаще всего речь идёт о редких и скудных мочеиспусканиях, изменении оттенка урины;
- Общее недомогание. Проявляется в снижении аппетита, быстрой усталости после непродолжительных физических нагрузок;
- Увеличение массы тела. Вес возрастает по мере накопления свободной жидкости в брюшной полости;
- Физическое увеличение визуальных размеров живота. Наблюдается при скоплении более 1 литра жидкости;
- Грыжа пупка. Этот элемент тела сильно выступает наружу.
Основные стадии асцита:
- Начальная. В брюшной полости содержится объем жидкости, не превышающий 1 литра. Патология в ряде случаев поддаётся исключительно медикаментозной терапии. Содержимое жидкости – стерильное;
- Умеренная. В полости идентифицируется от 1 до 5 литров жидкости. Консервативное лечение применяется как вспомогательная методика с параллельным выполнением малоинвазивного хирургического вмешательства. Содержимое часто инфицировано;
- Тяжелая. Объем жидкости в брюшной полости превышает 5 литров (иногда доходит до 25 литров). Патология визуально напряжена и массивна, лапароцентез и медикаментозная терапия не дают должного эффекта – необходима полноценная инвазивная хирургическая операция. Стадия асцита часто сопровождается осложнениями, в том числе вторичным бактериальным перитонитом.
Методы диагностики патологии
На поздних стадиях асцита, патология выявляется уже после первичного приёма у профильного специалиста. Однако все зависимости от запущенности проблемы, врач назначает комплексные процедуры диагностики, включающие в себя:
- Сдачу анализов мочи и крови, ультразвуковое исследование;
- Компьютерную томографию, позволяющую уточнить структурную модель патологии в брюшной полости;
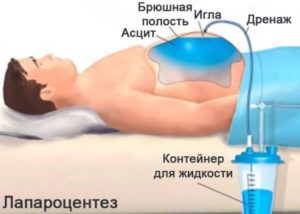
- Парацентез. Методика получения прямого доступа к брюшной полости с извлечением необходимого объема жидкости является одновременной диагностикой (забор биологического материала) и лечением (вывод лишней жидкости из полости).
Методы лечения асцита при раковых заболеваниях
Следует понимать, что асцит брюшной полости при онкологии не является самостоятельным заболеванием – это лишь следствие основного патологического процесса. В рамках комплексного лечения основные усилия направляются на противоопухолевую терапию, предопределяющую общую эффективность борьбы с раком.
Однако сам по себе асцит не исчезает и также требует терапии. Возможные мероприятия включают в себя консервативное лечение, инвазивную хирургию и паллиативную поддержку.
Консервативная терапия
Назначается при легких формах асцита, поддающихся консервативному лечению, а также в качестве вспомогательной терапии, позволяющей преодолеть реактивный этап патологии и снизить риски развития осложнений краткосрочного типа. Конкретная схема назначается профильным специалистом в условиях амбулатории или стационара. Возможные варианты:
 Диуретики. Мочегонные средства назначается при отсутствии блокады мочевыводящих путей и фоновом лечении вторичных воспалительных процессов;
Диуретики. Мочегонные средства назначается при отсутствии блокады мочевыводящих путей и фоновом лечении вторичных воспалительных процессов;- Кортикостероиды. Уменьшают активность воспалительного процесса, являются составной частью основной терапии онкологии;
- Антибиотики. Используются системно для противодействия вторичному бактериальному инфицированию на поздних стадиях патологии.
Диета и образ жизни
Помимо медикаментозных средств пациенту назначается ограниченное употребление жидкости и диету с уменьшенным содержанием соли в блюдах.
Рекомендуется дробное питание малыми порциями до 5-6 раз в сутки. Еда готовится на пару, варкой или запеканием. Снижается к минимуму употребление полинасыщенных жиров и простых углеводов, а также любой пищи, содержащей в себе много жидкости.
Лапароцентез
Комплексная малоинвазивная процедура, выполняемая под местным наркозом. Проводится в условиях стационара опытным хирургом.
Больному выполняют местную анестезию, после чего укладывают на бок. Место будущего прокола обрабатывают антисептиком, после чего вводят иглу троакара под контролем аппарата УЗИ в режиме реального времени. Взятие пробы жидкости в брюшной полости на анализ дополняется установкой временного катетера в сформированный просвет, через который выводится асцитическая жидкость.
Паллиативная хирургия
Поскольку онкологические заболевания требуют длительного лечения, зачастую занимающего несколько лет и более, терапия сопутствующих проблем, в частности асцита, достаточно часто не обходится без паллиативной хирургии. В её рамках практикуются следующие мероприятия:
 Перитонеовенозное шунтирование. Проводится под обязательным общим наркозом. В проблемную полость хирургом помещается перфорированная клапанная трубка. Её свободный конец чрезкожно соединяют с верхней полой веной. При регулярном дыхании и изменениях внутрибрюшного давления жидкость самостоятельно переходит в венозное русло;
Перитонеовенозное шунтирование. Проводится под обязательным общим наркозом. В проблемную полость хирургом помещается перфорированная клапанная трубка. Её свободный конец чрезкожно соединяют с верхней полой веной. При регулярном дыхании и изменениях внутрибрюшного давления жидкость самостоятельно переходит в венозное русло;- Деперитонизация. Выполняется при развитии перитонита на фоне массивного заражения свободной ацистической жидкости. Производится иссечение внутренних участков брюшины с формированием вторичных путей обеспечение жидкостного оттока и комплексной чисткой;
- Оментогепатофренопексия. Устранение сращивания передней стенки брюшной полости и сальника путем фиксации последнего подшивкой к диафрагме или поверхности печени.
Какие осложнения могут последовать?
Наиболее типичным осложнением асцита на средних или поздних этапах его развития является перитонит. Он формируется как следствие спонтанного инфицирования изначально стерильной свободной жидкости. Однако возможные и следующие проблемы:
- Брюшное кровотечение. Вызывается внешним повреждением тканей органов из-за давления жидкости, спаечных процессов;
- Нарушения работы сердечно-сосудистой системы. Обычно вторичны и проявляются при серьезном жидкостном дисбалансе;
- Отказ работы отдельных органов. Речь идёт в первую очень о системах, пораженных онкологическими процессами, а также органов, связанными с ними напрямую. Чаще диагностируют недостаточность или полный отказ селезенки, печени;
- Поражение мозга. Провоцируется системной отечностью всего организма.
Асцит брюшной полости при онкологии: сколько живут?
В общем случае продолжительность жизни после асцита оценивается с базовых критериев течения основного онкологического процесса и состояния пациента.
В то же время успешное купирование проблемы и минимизация рисков развития среднесрочных осложнений де-факто практически исключает влияние асцита на продолжительность жизни онкобольного, естественно, если оказывается своевременная паллиативная помощь и иные необходимые мероприятия.